
NEWS
新闻中心Scroll
《JAMA》:别在患癌晚期才想起免疫治疗!早用早受益,死亡率降低30%!
发布时间: 2021-01-29
阅读次数:1,291次
基于免疫系统自身杀灭肿瘤细胞的功能,免疫疗法被认为是人体活的药物,它以靶向性强,杀瘤彻底,毒副作用少而广泛被临床患者所接受,无论是抗PD药物还是CAR-T细胞药物,都在临床上展示了远超其他疗法的临床疗效。
然而,出于临床安全性及审批进程考虑,免疫疗法常常只能用于手术、放化疗后的选择,此时的患者体内免疫细胞本就受损或锐减,很多患者还未等到疗法起作用,就在等待期中殒命。
现在,种种临床研究已表明,免疫疗法也可以用于早期的癌症干预治疗,或配合手术、放化疗等其他治疗方式联合治疗,其抗肿瘤效果甚至会更好。
·为什么免疫治疗越早越好?
传统的治疗方式,通常是直接针对癌细胞,比如手术直接切除原发病灶,放化疗直接杀死癌细胞,靶向药阻断癌细胞的基因突变通路等等。
但免疫疗法却与它们都不同,免疫疗法是通过解除免疫细胞的抑制或激活免疫细胞本身来间接杀死癌细胞,比如抗PD抑制药物和过继性细胞疗法CAR-T,CAR-NK等,对人体副作用少,它利用的是我们人体自身的免疫系统。因此,在治疗过程中非常重要的一点就是保护癌症患者的免疫系统!
而通常情况下的手术、放化疗,都会一定程度上破坏免疫系统,大剂量的化疗药物在杀死癌细胞的同时也破坏了正常的免疫细胞,而接受过放化疗后的患者,往往免疫系统很脆弱,这也使得接下来的免疫治疗效果不理想。
这就好比糖尿病患者越早使用胰岛素其效果会可能越好的原理如出一辙。
·糖尿病胰岛素早期干预的启示
众所周知,糖尿病患者的治疗方式通常采用阶梯式治疗方案。初期饮食控制加运动,再进展则使用单一口服降糖药控制,如果控制效果降低,则使用多种口服药物联合控制血糖,而当口服药等均无效的情况下才会使出最终的杀手锏——胰岛素进行治疗和控制。
试想一下,把细胞看成是不同类型的职业专家,干细胞就相当于高中毕业生,但我们要非常清楚,并非所有干细胞都来自婴儿,它们并非都具备同样的分化能力,目前大约有500个临床试验,采用这些类型的干细胞来治疗疾病,例如心脏病、中风、老年痴呆症和骨关节炎。
实际上,大部分年龄相关疾病都源于细胞层面,因为我们用尽了干细胞,没了补充,这就是被称为干细胞老化的理论,如果能永久保存我们的干细胞,那么我们就有可能接近永生。
 △ 糖尿病的阶梯治疗模式
△ 糖尿病的阶梯治疗模式
然而,这种阶梯模式治疗下,最后使用胰岛素治疗的患者往往是已经发展到很严重的地步。
随着医学的不断进步,科学家们发现在最高发的2型糖尿病患者中,如果在初期就采用胰岛素干预治疗,其治疗效果可能会更理想,患者生存期可能会更长。
研究人员发现,在糖尿病患病初期的胰岛细胞功能良好,还可以分泌胰岛素,但随着阶梯模式治疗的发展,原本就不好的胰岛细胞最后都被“累死”,导致糖尿病患者最后只能依靠胰岛素来进行控制和治疗。
鉴于以上,在最新的2017版本《中国2型糖尿病防治指南》中,就对糖尿病的治疗方案进行了整改,在糖尿病整个治疗过程中都可灵活使用胰岛素类似物。也就是说,如果在条件允许的情况下,可以更早的使用胰岛素治疗而非等到发展到不得已的情况下再接受胰岛素治疗。
随着医疗科技的进步,人们的医疗观念也不断革新,而免疫治疗作为新兴疗法,本就可以在早期应用,并已取得一系列数据支持。
·免疫治疗作为一线治疗,死亡风险降低30%
面对癌症,很多患者依旧在束手无策之下才会选择免疫治疗,如果将免疫治疗应用在手术、放化疗和靶向药物之前,效果真的会更好吗?
答案是肯定的。
一项发表于JAMA ONC杂志上的经典文献对非小细胞肺癌患者参与的25个临床试验共计超过2万多患者大数据给出了铁证:先接受免疫治疗再接受其他药治疗的患者,比先接受其他药再接受免疫治疗的患者死亡风险竟降低超过30%!
而靶向药无论用在之前还是之后,效果都很不明显。
试想一下,把细胞看成是不同类型的职业专家,干细胞就相当于高中毕业生,但我们要非常清楚,并非所有干细胞都来自婴儿,它们并非都具备同样的分化能力,目前大约有500个临床试验,采用这些类型的干细胞来治疗疾病,例如心脏病、中风、老年痴呆症和骨关节炎。
实际上,大部分年龄相关疾病都源于细胞层面,因为我们用尽了干细胞,没了补充,这就是被称为干细胞老化的理论,如果能永久保存我们的干细胞,那么我们就有可能接近永生。
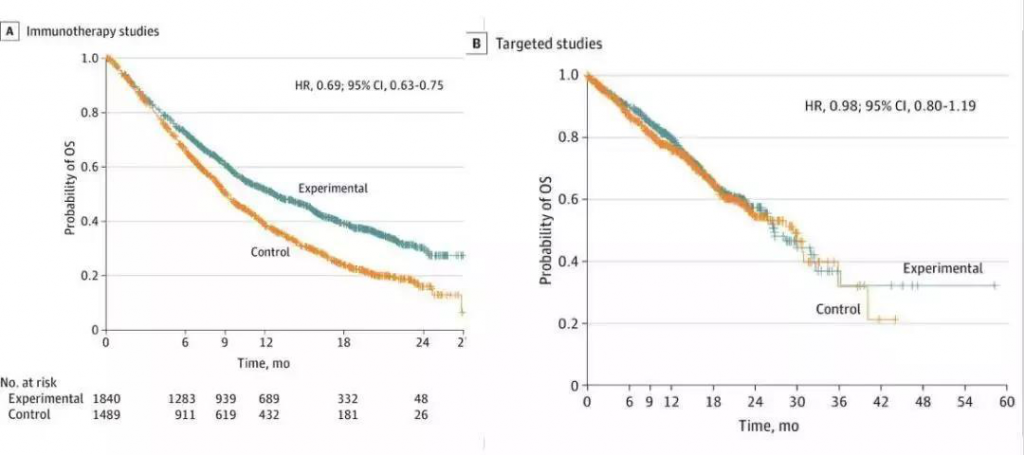 △ 免疫治疗(左)与靶向药(右)数据对比
△ 免疫治疗(左)与靶向药(右)数据对比
这证明了,免疫药和靶向药很不一样,先用还是后用效果是有差距的。早用免疫药存活期会更好。
而其实,早在2015年,K药就依靠与伊匹单抗头对头临床试验的成功,获批黑色素一线用药;而后在2017年,K药联合培美曲塞+卡铂,被FDA用于非鳞状NSCLC一线用药(不考虑PD-L1表达水平);而到了2018年,FDA正式批准K药联合化疗一线治疗转移性NSCLC(鳞状)(不考虑PD-L1表达水平)。
可以说,K药凭借着能打的数据已经进入了多项癌症治疗的一线用药选择中,这表明免疫治疗的疗效并不比目前的一线治疗选择差。
在最新一期的JCO杂志上,从使用PD-1药物作为一线治疗同化疗的一线数据对比中,也能看出抗PD治疗可以使患者获得更好的疾病控制,同时安全性也更高。
试想一下,把细胞看成是不同类型的职业专家,干细胞就相当于高中毕业生,但我们要非常清楚,并非所有干细胞都来自婴儿,它们并非都具备同样的分化能力,目前大约有500个临床试验,采用这些类型的干细胞来治疗疾病,例如心脏病、中风、老年痴呆症和骨关节炎。
实际上,大部分年龄相关疾病都源于细胞层面,因为我们用尽了干细胞,没了补充,这就是被称为干细胞老化的理论,如果能永久保存我们的干细胞,那么我们就有可能接近永生。
 △ 接受PD-1一线治疗的晚期默克尔细胞癌患者
△ 接受PD-1一线治疗的晚期默克尔细胞癌患者
的持久肿瘤消退和总生存率
免疫治疗已经越来越接近我们的生活,而出于临床安全性考虑,目前大多数免疫疗法还无法真正用于一线治疗,但我们已然能够看到它带给肿瘤医学领域的新曙光,相信随着生物科学和临床试验的不断推进,免疫治疗也将获批进入一线治疗,为更多病患带来希望。
文章来源:细胞王国
—— end ——
-文中部分图片来源于网络,如有侵权请联系我们及时删除-

